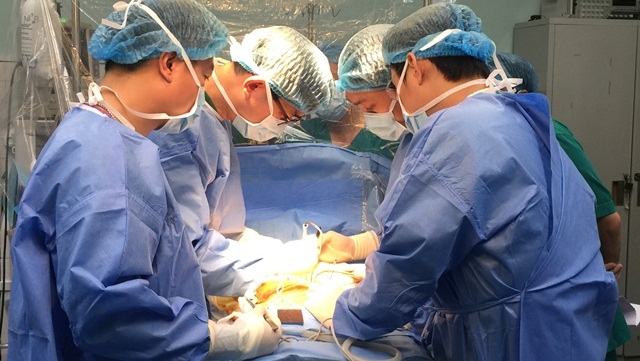
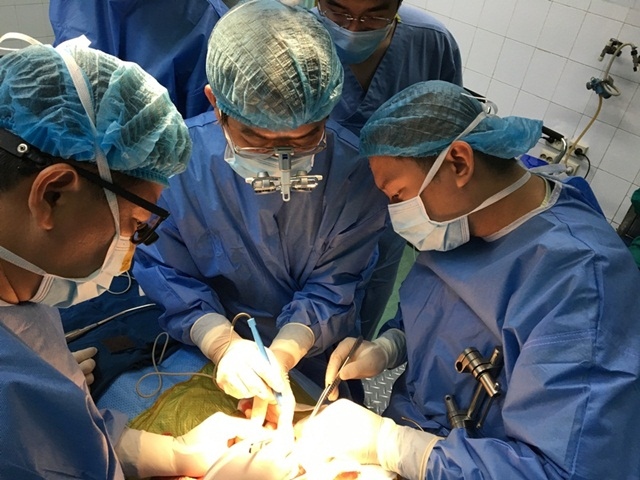
TS.BS Nguyễn Phạm Anh Hoa - Trưởng Khoa Gan Mật, Bệnh viện Nhi Trung ương cho biết, ghép gan là cách duy nhất để bảo toàn tính mạng cho hai bệnh nhi đang nguy kịch do xơ gan tiến triển đến giai đoạn cuối, sự sống chỉ tính bằng ngày. Hai ca ghép lần lượt tiến hành vào ngày 23 và 25/7, tại Bệnh viện Nhi Trung ương.
Bệnh nhi đầu tiên là bé trai 4 tuổi (ở Thanh Hóa) bị teo mật bẩm sinh, xơ gan, nguy cơ tử vong cao. Ca ghép gan cho bệnh nhi hoàn thành sau 12 tiếng với 1 phần gan từ người cho là bà nội bệnh nhi. Sau phẫu thuật, bệnh nhân gặp phải vấn đề nhiễm khuẩn, sốt nhiễm trùng nặng, vàng da, men gan tăng… nên việc điều trị vô cùng khó khăn.
TS.BS Đặng Ánh Dương, Phó trưởng khoa Hồi sức Ngoại chia sẻ thêm: “Vấn đề thải ghép, tắc mạch hoặc nhiễm khuẩn được đặt ra, sau khi hội chẩn, chúng tôi quyết định điều trị theo hướng nhiễm trùng, tập trung điều trị nhiễm khuẩn theo hướng vi khuẩn và nấm. Sau 2 tuần tình trạng bệnh nhân biến chuyển, các xét nghiệm chức năng gan cải thiện nhiều”. Bệnh nhi được xuất viện chiều 28/8.
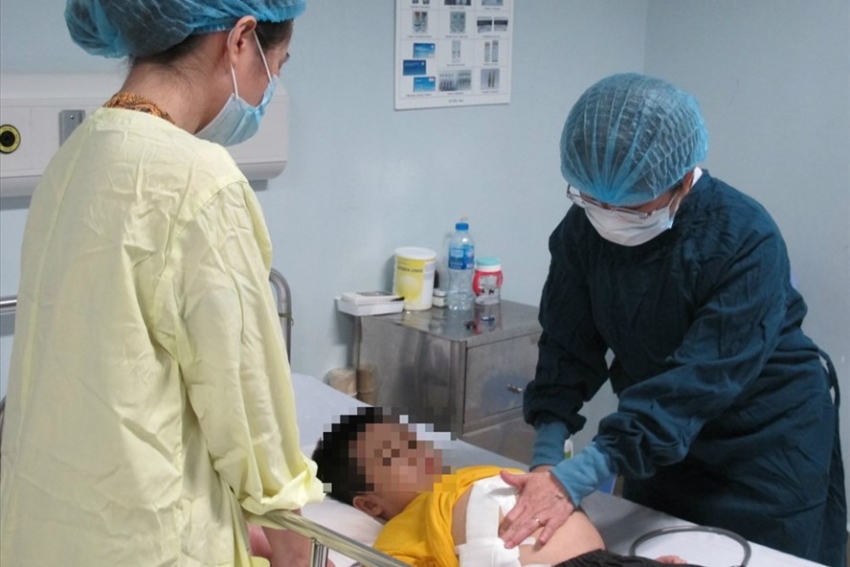
Ts.Bs Nguyễn Phạm Anh Hoa thăm khám lại cho bệnh nhi trước khi ra viện
Bệnh nhân thứ 2 là bé trai 15 tuổi (ở Hà Nội) mắc bệnh Wilson (bệnh rối loạn chuyển hóa đồng do đột biến gen), đã điều trị 5 năm, bị xơ gan giai đoạn cuối, hai năm nay trẻ thường xuyên phải nhập viện để điều trị do các biến chứng của xơ gan. Nếu không được ghép gan, nguy cơ tử vong cao.Tuy nhiên, do Wilson là bệnh di truyền lặn trên trên nhiễm sắc thể thường nên người hiến tạng cần đáp ứng đủ các tiêu chuẩn sàng lọc về di truyền. Qua sàng lọc từ những người thân hiến tạng tự nguyện, người chú họ 31 tuổi đủ các tiêu chuẩn đã tình nguyện hiến 1 phần gan phải để nối dài sự sống cho cháu mình.
Chia sẻ về những khó khăn trong quá trình ghép gan, TS.BS Phạm Duy Hiền – Giám đốc Trung tâm phẫu thuật nội soi nhi khoa, Trưởng khoa Ngoại tổng hợp cho biết, bệnh nhân xơ gan giai đoạn cuối, tăng áp lực tĩnh mạch cửa trên nền bệnh nhân Wilson, kích thước lách rất lớn và có sự không tương xứng về đường mật giữa người cho và người nhận nên các bác sĩ đã phải tạo hình đường mật trước khi ghép gan. Ca ghép kéo dài hơn dự kiến.
Để thực hiện hai ca ghép gan này, ngoài các ê-kíp phẫu thuật và nhân viên y tế của Bệnh viện Nhi Trung ương gồm khoảng 50 người, còn có sự phối hợp của chuyên gia ghép tạng Chin Su Liu và cộng sự đến từ Đài Loan.
Theo TS Nguyễn Phạm Anh Hoa, bệnh viện Nhi Trung ương là một trong những bệnh viện đầu tiên tiến hành ghép gan của Việt Nam và là một trong hai bệnh viện của cả nước triển khai kỹ thuật ghép gan điều trị cho trẻ em nhỏ tuổi.
Ghép gan, đặc biệt là ghép gan cho trẻ nhỏ là kỹ thuật cao, cần sự vận hành đồng bộ nhiều chuyên khoa cũng như sự phối hợp chặt chẽ của các chuyên gia. Sau ghép gan, cơ hội sống sau 5 năm ghép là 80- 90%.
Hiện tại khoa Gan Mật – Bệnh viện Nhi TW đang quản lý 980 hồ sơ bệnh gan mật khác nhau, trong đó nhóm teo mật bẩm sinh chiếm hơn 300 hồ sơ. Mỗi năm có khoảng vài chục bệnh nhi cần ghép gan.
“Tuy nhiên, vấn đề lựa chọn ghép hay không ghép, các bé không tự quyết định được mà phụ thuộc vào sự quyết tâm của người thân, điều kiện kinh tế gia đình. Chưa kể chi phí ghép gan là quá lớn, BHYT chỉ chi trả một phần. Một ca ghép với chi phí hàng vài trăm triệu đồng là quá sức với nhiều gia đình có con bị bệnh gan phải đeo đuổi điều trị trong thời gian dài. Nếu có sự hỗ trợ về chi phí sẽ giảm được cả gánh nặng của bệnh nhân và người hiến tạng” – bác sĩ Hoa chia sẻ.
Khánh Chi