Ghép tế bào gốc là quá trình thay thế tế bào máu bị tổn thương do ung thư hoặc do các khiếm khuyết của tủy xương, hệ miễn dịch bằng tế bào gốc khỏe mạnh. Tế bào gốc tạo máu được thu thập từ người hiến tủy khỏe mạnh (ghép tế bào gốc đồng loài) hoặc từ chính người bệnh (ghép tế bào gốc tự thân) để điều trị các bệnh lý cơ quan tạo máu như suy tủy xương, tan máu bẩm sinh, ung thư máu hoặc các bệnh lý ngoài cơ quan tạo máu như suy giảm miễn dịch bẩm sinh, rối loạn chuyển hóa di truyền.
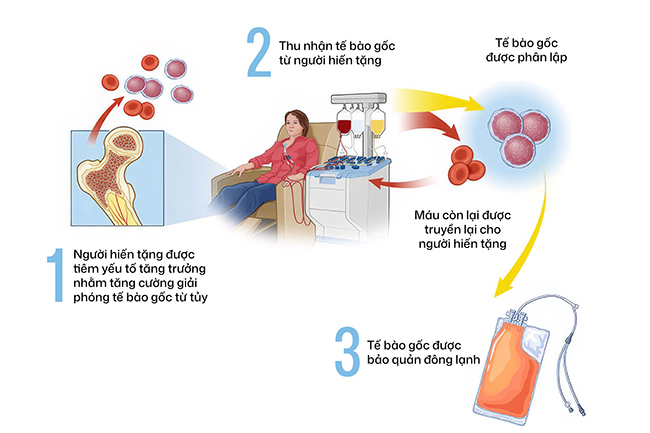
Ghép tế bào gốc tạo máu là quá trình lâu dài, phức tạp. Người bệnh có thể phải đối mặt với nhiều biến chứng rủi ro về sức khỏe. Một trong những biến chứng nguy hiểm, có thể gây tử vong là nhiễm trùng. Đặc biệt trong 6 tuần đầu tiên sau ghép, người bệnh rất dễ bị nhiễm trùng bởi vi khuẩn, virus hoặc nấm. Đây là thời gian các tế bào gốc bắt đầu “mọc” lại ở tủy xương và tạo ra bạch cầu mới. Phải mất từ 6 tháng đến 1 năm sau khi ghép thì hệ thống miễn dịch của người bệnh mới hoạt động bình thường. Do đó, trong thời gian này người bệnh cần được theo dõi chặt chẽ, hạn chế tối đa tiếp xúc với yếu tố nguy cơ gây nhiễm trùng, đặc biệt khoảng 1 tuần trước ghép và 2- 3 tuần đầu tiên sau ghép.
I. Các nhiễm trùng thường gặp ở người bệnh ghép tế bào gốc

(Ảnh minh họa)
- Nhiễm khuẩn: Nguy cơ nhiễm các vi khuẩn: S. pneumonia, H. influenza type B. Các nhiễm khuẩn thường gặp là nhiễm khuẩn ở ổ bụng, răng và viêm phổi.
- Nhiễm nấm: Aspegillus, Candida và các loại nấm khác Trichosporon, Alternaria, Fusarium, Mucorales có thể gây viêm phổi sau ghép.
- Nhiễm virus: Nhiễm Cytomegalovirus (CMV) là một trong các nguyên nhân gây tử vong hoặc ghép thất bại. Nhiễm Herpes simplex virus (HSV) với triệu chứng chính là tổn thương niêm mạc miệng. Ngoài ra còn có Human herpes virus 6 (HHV6), Epstein- Barr Virus (EBV), nhiễm Adenovirus, cúm,…
II. Các dấu hiệu nhiễm trùng ở người bệnh ghép tế bào gốc
- Sốt >38 độ 5, sốt nóng hoặc rét run.
- Ban đỏ trên da, đổ mồ hôi hoặc ớn lạnh.
- Ho, hắt hơi, sổ mũi, khó thở hoặc tức ngực.
- Đỏ, sưng hoặc đau ở cổ họng, mắt, tai, da, khớp hoặc bụng.
- Mờ mắt hoặc những thay đổi khác về khả năng nhìn rõ của người bệnh.
- Đi tiểu nhiều lần, cảm giác nóng rát khi đi tiểu, hoặc cả hai.
- Đi ngoài nhiều lần trong ngày, phân lỏng, loét đỏ vùng hậu môn.
- Những mụn nước nhỏ, tương tự như mụn rộp, quanh miệng hoặc trên bất kỳ bộ phận nào khác trên cơ thể người bệnh.
III. Chăm sóc, phòng ngừa nhiễm trùng ở người bệnh ghép tế bào gốc
1. Đảm bảo môi trường vô trùng
Người bệnh ghép tế bào gốc phải được ở trong phòng vô trùng đặc biệt, có hệ thống lọc HEPA (lọc 99,97% hạt bụi có đường kính >0,3 µm), thông khí liên tục theo 1 chiều, áp lực dương ≥ 10Pa, chênh áp liên tục giữa phòng ghép và khu vực phòng đệm ≥ 2,5 Pa, nhiệt độ <24 0C, độ ẩm 40-60%, người bệnh được sử dụng nước qua hệ thống lọc RO.
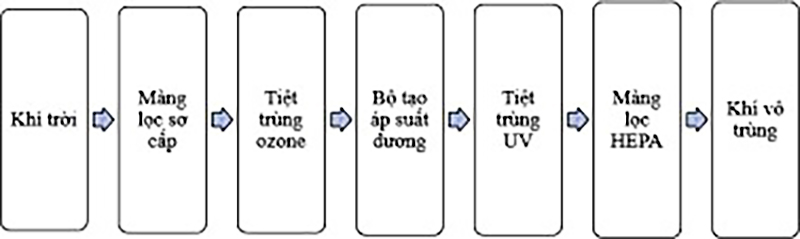
Phòng ghép tế bào gốc được đảm bảo vô trùng
- Tất cả dụng cụ, đồ dùng, thuốc/ dịch (nếu được) đều phải chiếu tia cực tím khử khuẩn trước khi đưa vào phòng ghép để sử dụng cho người bệnh.
- Tất cả đồ vải sử dụng cho người bệnh đều được giặt sấy và tiệt khuẩn.
- Các dụng cụ vệ sinh phòng phải được dùng riêng và thường xuyên khử khuẩn, tiệt khuẩn.
- Duy trì vô trùng các bề mặt, vị trí thường xuyên tiếp xúc với người bệnh và người nhà người bệnh bằng cách lau thường xuyên bằng các dung dịch khử khuẩn bề mặt.
- Thùng đựng rác và hệ thống xử lý chất thải phải đảm bảo đúng quy định.
2. Hướng dẫn người nhà người bệnh chăm sóc phòng ngừa nhiễm khuẩn
Mỗi người bệnh chỉ được một người nhà chăm sóc trong suốt thời gian ghép tế bào gốc. Người nhà người bệnh sẽ thường xuyên ở trong phòng ghép để phối hợp với điều dưỡng thực hiện các hoạt động chăm sóc người bệnh, đảm bảo an toàn và liên tục. Trước khi được vào chăm sóc người bệnh, người nhà người bệnh nên được làm các xét nghiệm sàng lọc các bệnh do virus, ví dụ: cúm, COVID-19,…
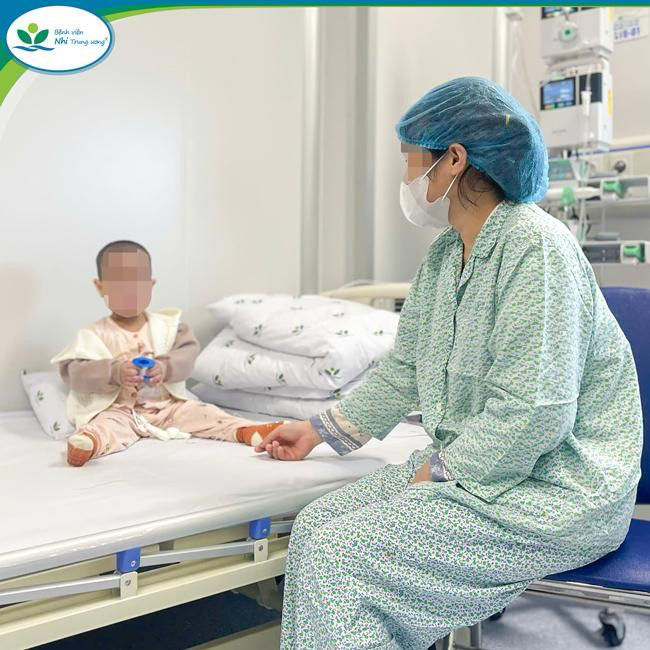
Người nhà chăm sóc bệnh nhi phải tuân thủ các quy định nghiêm ngặt để phòng ngừa nhiễm khuẩn
Khi vào phòng cách ly, người nhà người bệnh sẽ mặc quần áo đã hấp sấy, đội mũ và đeo khẩu trang 24/24. Người nhà người bệnh sẽ được hướng dẫn và giám sát tuân thủ quy trình vệ sinh tay bao gồm các bước vệ sinh tay và các thời điểm phải vệ sinh tay. Người nhà người bệnh phải ăn uống ở phòng đệm, không ăn uống chung cùng người bệnh.
3. Chăm sóc phòng ngừa nhiễm khuẩn
Giai đoạn trước ghép tế bào gốc
Trước khi ghép, người bệnh được khám tổng thể, đo chiều cao cân nặng, thực hiện đầy đủ các xét nghiệm về căn nguyên vi sinh và nhiễm trùng trước ghép, chẩn đoán hình ảnh, khám Tai – Mũi – Họng, Răng – Hàm – Mặt, đảm bảo người bệnh có sức khỏe tốt nhất để tiến hành ghép.
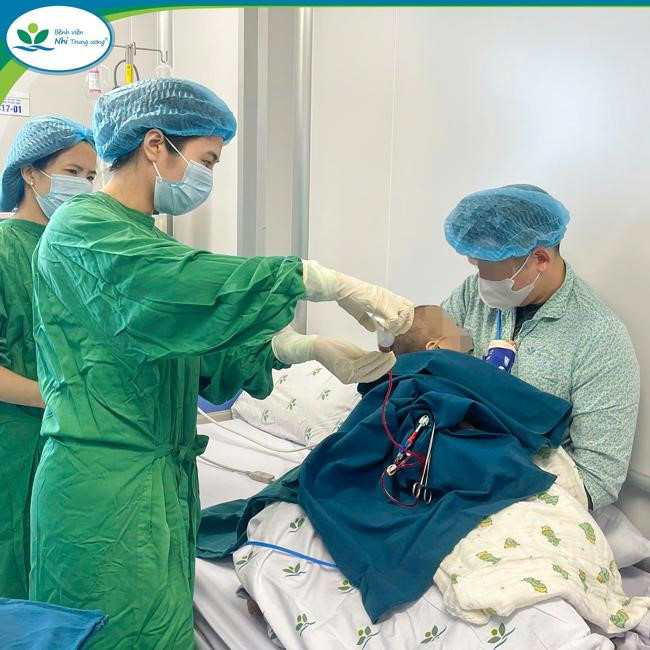
Trẻ được cắt tóc gọn gàng, cắt ngắn và vệ sinh móng tay và móng chân trước ghép tế bào gốc
Giai đoạn ghép tế bào gốc
Theo dõi
- Theo dõi dấu hiệu sinh tồn của trẻ ít nhất 3h/lần và ghi vào phiếu theo dõi: SpO2, mạch, nhiệt độ, huyết áp, nhịp thở, kiểu thở…
- Theo dõi cân bằng dịch vào ra hàng ngày của trẻ.
- Theo dõi cân nặng, vòng bụng hàng ngày.
- Theo dõi số lượng, tần suất, màu sắc, tính chất phân, nước tiểu, chất nôn.
- Theo dõi tình trạng loét họng, chảy nước mũi, ho, khò khè, khó thở.
- Theo dõi các dấu hiệu ở trên da ban đỏ, nốt phỏng, nốt ngứa.
- Đánh giá trạng thái tinh thần: tỉnh táo hay kích thích, lú lẫn, lờ đờ, rối loạn thị giác, mất ngôn ngữ.
Chăm sóc
- Trẻ được vệ sinh tay bằng dung dịch rửa tay có chứa chlorhexidine gluconate 4% và nước sạch hoặc sát khuẩn tay thường xuyên đặc biệt sau khi đi vệ sinh hoặc trước khi ăn.
- Vệ sinh thân thể hàng ngày: tắm bằng dung dịch có chứa chlorhexidine gluconate 4%, vệ sinh vùng kín sau mỗi lần đi vệ sinh, đặc biệt khi bị tiêu chảy cần được rửa bằng dung dịch có chứa chlorhexidine gluconate và rửa lại bằng nước sạch.
- Thực hiện thuốc đúng theo y lệnh đảm bảo chính xác liều lượng, đường dùng, thời gian dùng và đảm bảo vô trùng.
- Chăm sóc dinh dưỡng: chế độ ăn đảm bảo đủ dinh dưỡng, thức ăn đảm bảo an toàn vệ sinh thực phẩm và phù hợp với thói quen, sở thích của trẻ. Chủ động cho trẻ ăn qua ống thông trong giai đoạn bị loét miệng, chán ăn do tác dụng phụ của hóa chất. Khi người bệnh bị tiêu chảy nặng, khả năng hấp thụ dinh dưỡng qua đường ruột giảm có thể phải nhịn ăn và truyền dịch nuôi dưỡng toàn phần theo y lệnh.
- Chăm sóc răng miệng: trẻ được đánh răng 2-3 lần/ngày bằng bàn chải mềm, súc miệng bằng dung dịch có chứa chlorhexidine gluconate 0,12 % hoặc dung dịch natri bicarbonate 1,4% 4-6 lần/ngày, xịt họng bằng dung dịch phù hợp, thăm khám miệng hằng ngày để phát hiện sớm các dấu hiệu loét miệng. Bôi thuốc giảm đau và điều trị loét miệng theo y lệnh.
- Chăm sóc tinh thần: duy trì các thói quen, sở thích trong sinh hoạt của trẻ, phù hợp theo từng lứa tuổi.
- Chăm sóc da: trẻ được tắm bằng nước ấm đã xử lý qua hệ thống RO, sau đó bôi kem dưỡng ẩm, theo dõi phát hiện các tổn thương trên da của trẻ.

Trẻ được vệ sinh tay bằng dung dịch rửa tay có chứa chlorhexidine gluconate 4% và nước sạch (Ảnh minh họa – Nguồn Internet)
Khi ra viện
- Người bệnh nên duy trì rửa tay thường xuyên bằng xà phòng diệt khuẩn và nước sạch hoặc bằng nước rửa tay nhanh chứa cồn.
- Tránh tiếp xúc gần với những người mắc bệnh đường hô hấp: cúm, RSV, covid …
- Hạn chế đến nơi công cộng, đông người, các công trình xây dựng. Đeo khẩu trang khi tiếp xúc với người khác.
- Tắm vệ sinh thân thể hàng ngày, sử dụng khăn mặt và khăn tắm riêng, không tắm nước quá nóng và bôi kem dưỡng ẩm toàn thân sau khi tắm.
- Vệ sinh răng miệng cho trẻ khi thấy dấu hiệu viêm loét miệng nên đi kiểm tra ngay.
- Đảm bảo an toàn vệ sinh thực phẩm, uống nước đun sôi, không ăn thực phẩm không rõ nguồn gốc, thực phẩm chưa nấu chín.
- Tiêm phòng vắc xin sau ghép cho người bệnh và người nhà theo hướng dẫn của bác sĩ.
- Thường xuyên theo dõi tình trạng sức khỏe của trẻ, tuân thủ tái khám định kỳ và khám lại ngay khi có các dấu hiệu bất thường.
Tài liệu tham khảo
1. Đặng Ánh Dương, Nguyễn Ngọc Quỳnh Lê, Hồi sức trong ghép tế bào gốc tạo máu.
2. Bệnh viện 108 [Internet]. [cited 2025 Mar 8]. Phòng ngừa nhiễm trùng ở người bệnh sau ghép tế bào gốc tạo máu. Available from: https://benhvien108.vn/y-hoc-thuong- thuc/phong-ngua-nhiem-trung-o-nguoi-benh-sau-ghep-te-bao-goc-tao-mau.htm
3. Bệnh viện Nhi trung ương, Quy trình ghép tế bào gốc, Chỉ thị 109 ngày 10/12/2024.
4. Tomlinson D, editor. Pediatric oncology nursing: advanced clinical handbook; with 203 tables. Nachdr. Berlin Heidelberg: Springer; 2008. 450 p. (Pediatric oncology),tr. 123- 155
CNĐD Đoàn Thị Dung, CNĐD Phan Hương Thảo, CNĐD Vũ Thị Mai Hương
Khoa Điều trị tích cực Ngoại khoa



![[Thông báo] Về việc niêm yết Danh sách thí sinh có Phiếu đăng ký dự tuyển và đủ điều kiện, tiêu chuẩn (Vòng 1); Danh sách thí sinh có Phiếu đăng ký dự tuyển không đủ điều kiện, tiêu chuẩn (Vòng 1) và Hướng dẫn nộp lệ phí xét tuyển viên chức đối với thí sinh có Phiếu đăng ký dự tuyển đủ điều kiện, tiêu chuẩn (Vòng 1)](https://benhviennhitrunguong.gov.vn/wp-content/uploads/2020/09/tuyendung.jpg)



