1. Tổng quan về teo thực quản
Teo thực quản (TTQ) là sự gián đoạn lưu thông của thực quản, có hoặc không kèm theo sự thông thương giữa thực quản và khí quản. Sự gián đoạn lưu thông của thực quản làm cản trở việc nuốt của người bệnh.
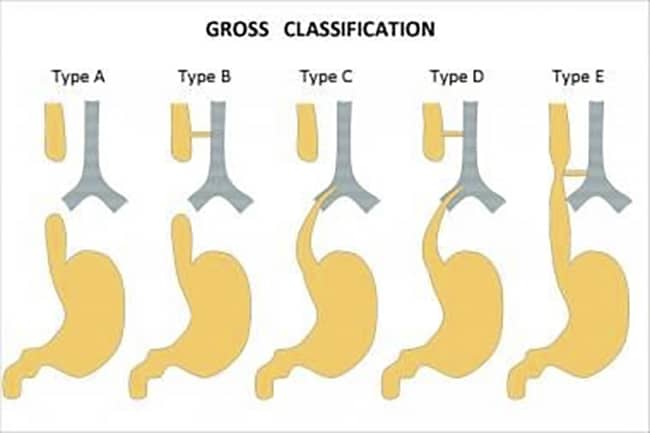
Phân loại teo thực quản
Có 5 loại TTQ:
- Nhóm A: TTQ không có lỗ rò khí thực quản.
- Nhóm B: TTQ type B – Không có lưu thông thực quản, có lỗ rò khí thực quản ở đầu trên thực quản.
- Nhóm C: TTQ type C- Không có lưu thông thực quản, có lỗ rò khí thực quản ở đầu dưới thực quản.
- Nhóm D: TTQ type D – Có lỗ rò khí thực quản ở cả đầu trên và đầu dưới thực quản.
- Nhóm E: Thực quản còn lưu thông. Có thể có lỗ rò khí thực quản, chiếm <1%.
– Trên lâm sàng các dấu hiệu và triệu chứng của người bệnh TTQ: trào nước bọt và sữa qua mũi miệng, cụ thể, trẻ bị sặc khi ăn những bữa sữa đầu tiên.
– Chẩn đoán:
- Chẩn đoán trước sinh: siêu âm thai thấy thai đa ối.
- Chẩn đoán sau sinh: khi chụp X-quang thực quản cản quang: thấy hình ảnh túi cùng thực quản.
– Có 50% người bệnh teo thực quản có kèm theo các dị tật khác như: cột sống, không hậu môn, tim, thận, chi.
Điều dưỡng đóng vai trò quan trọng trong việc nhận biết, theo dõi và chăm sóc người bệnh trước và sau phẫu thuật teo thực quản.
2. Theo dõi và chăm sóc người bệnh teo thực quản có lỗ rò khí – thực quản
2.1. Theo dõi và chăm sóc người bệnh trước phẫu thuật
Trước khi phẫu thuật, trẻ được theo dõi các chỉ số sinh tồn theo chỉ định của bác sĩ
– Khi nghi ngờ người bệnh teo thực quản, đánh giá người bệnh theo ABCDE (A: Đường thở, B: Hô hấp, C: Tuần hoàn, D: Thần kinh, E: Khám toàn thân). Chuẩn bị sẵn sàng các dụng cụ cấp cứu cần thiết. Lắp máy theo dõi các chỉ số sinh tồn của người bệnh 1-2h/1 lần hoặc theo chỉ định của bác sĩ.
– Cho người bệnh nằm đầu cao khoảng 30o – 45o. Thay đổi tư thế mỗi 2h/1 lần. Ưu tiên nằm sấp hoặc nghiêng phải (nhằm làm rỗng dạ dày nhanh, hạn chế trào ngược).
– Thường xuyên hút sạch đờm ở mũi miệng. Đặt ống thông hút vào túi cùng thực quản, hút với áp lực thấp liên tục -20 tới -35 cmH2O. Ưu tiên sử dụng ống thông chuyên biệt Replogle. Đây là loại ống thông có hai nòng cho phép hút và rửa nhẹ nhàng liên tục phần dịch mũi miệng tại túi cùng của thực quản. Việc rửa thường xuyên là điều cần thiết để ngăn ống bị tắc nghẽn bởi dịch tiết.
– Nếu có dấu hiệu suy hô hấp, bác sĩ ưu tiên đặt ống nội khí quản sớm, hạn chế thở không xâm nhập (CPAP, HFNC,…). Hạn chế hỗ trợ hô hấp qua mặt nạ vì có thể làm dạ dày chướng hơi gây cản trở hô hấp.
– Cho người bệnh nằm lồng ấp hoặc giường sưởi, giữ ấm cho người bệnh. Phát hiện sớm các dấu hiệu hạ thân nhiệt.
– người bệnh teo thực quản nhịn ăn bằng đường miệng, được nuôi dưỡng tĩnh mạch hoàn toàn. Điều dưỡng cần đảm bảo người bệnh được cung cấp đúng, đủ về số lượng dịch truyền, thời gian và tốc độ truyền dịch.
– Điều dưỡng đặt đường truyền ngoại vi hoặc phụ giúp bác sĩ đặt catheter tĩnh mạch trung tâm (nếu có chỉ định). Làm các xét nghiệm cận lâm sàng, chuẩn bị trước mổ cho người bệnh.
– Chú ý phát hiện các dị tật kèm theo khi chăm sóc người bệnh: dị tật bàn chân, tay, kiểm tra xem người bệnh có phân su không.
2.2 Theo dõi và chăm sóc người bệnh sau phẫu thuật
Sau phẫu thuật bé cần được theo dõi sát sao để tránh các biến chứng
– Lắp máy theo dõi các dấu hiệu sinh tồn, các chỉ số máy thở của người bệnh ít nhất 1h/1 lần hoặc khi người bệnh có các dấu hiệu bất thường.
– Nhận bàn giao từ phẫu thuật viên: chú ý miệng nối thực quản có căng không?
– Tư thế người bệnh: tránh để trẻ ngửa cổ khi di chuyển. Đặt đầu người bệnh nằm cao khoảng 30o – 45o, tư thế cổ trung gian (cổ không quá gập hoặc ngửa). Hạn chế di chuyển người bệnh trong những ngày đầu sau mổ. Nếu cần thiết phải di chuyển cần thao tác thật nhẹ nhàng, kể cả khi nâng trẻ lên để thay quần áo, ga giường…. nhằm hạn chế nguy cơ rò miệng nối thực quản.
– Theo dõi kích cỡ và độ dài ống nội khí quản để tránh nội khí quản được đưa vào quá sâu làm bục miệng nối thực quản.
– Sau phẫu thuật, người bệnh sẽ được đặt một ống thông dạ dày qua đường mũi. Điều dưỡng cần đảm bảo ống thông được cố định chắc chắn và có nhãn cảnh báo “không để tuột ống thông”. Trong vòng 7 ngày sau mổ nếu ống thông bị tuột, cần báo ngay với bác sĩ điều trị để kịp thời trao đổi phẫu thuật viên.
– Hút dịch hầu họng: chỉ thực hiện khi cần thiết. Khi tiến hành hút cho người bệnh, điều dưỡng cần lưu ý:
- Không đưa ống hút vào quá sâu.
- Hút áp lực phù hợp với trẻ, tránh tình trạng bục miệng nối.
- Phẫu thuật viên cần cung cấp thông tin cụ thể cho điều dưỡng khoảng cách từ miệng đến mối nối thực quản của người bệnh nhằm đảm bảo an toàn khi hút dịch.
– Hút dịch trong ống nội khí quản: tuân thủ đúng quy trình, ưu tiên hút kín, chú ý chiều dài ống thông bằng chiều dài ống NKQ, không đưa sâu hơn.
– Cho người bệnh nằm lồng ấp, giường sưởi, giữ ấm cho người bệnhB. Phát hiện sớm các dấu hiệu hạ thân nhiệt.
– Người bệnh sẽ được nuôi dưỡng tĩnh mạch cho đến khi có chỉ định của bác sĩ. Theo dõi dịch dạ dày của trẻ: số lượng, màu sắc, tính chất khoảng 1-2 lần/ca làm việc. Báo bác sĩ khi có các dấu hiệu bất thường.
– Nếu tình trạng lâm sàng ổn định, người bệnh có thể được chụp X-quang thực quản với thuốc cản quang vào ngày thứ 5-7 sau phẫu thuật. Nếu hình ảnh cho thấy thực quản lưu thông tốt, mối nối ổn định, người bệnh sẽ được bắt đầu ăn bằng đường miệng sau đó.
– Đánh giá tình trạng đau của người bệnh, thực hiện y lệnh thuốc an thần, giảm đau (nếu có).
– Theo dõi chăm sóc vết mổ, dẫn lưu:
- Thay băng vết mổ, chân dẫn lưu 2 ngày/1 lần, băng vết mổ thấm dịch hoặc theo chỉ định của bác sĩ.
- Đánh giá tình trạng vết mổ: chân chỉ sưng, đỏ, chảy dịch, màu sắc dịch,..
– Thực hiện y lệnh thuốc kháng sinh (nếu có).
– Theo dõi và phát hiện các biến chứng sớm sau phẫu thuật Teo thực quản: Ngoài các biến chứng như chảy máu, nhiễm trùng sau phẫu thuật. người bệnh còn có thể gặp các biến chứng:
+ Rò rỉ miệng nối (thường xảy ra vào ngày thứ 3-4 sau phẫu thuật)
- Dấu hiệu: người bệnh suy hô hấp tăng, dẫn lưu ra nước bọt, sữa (nếu bệnh nhân được cho ăn); người bệnh đau tăng; có thể có dấu hiệu nhiễm trùng.
+ Hẹp miệng nối
- Dấu hiệu: Ho, khó thở, sặc và gắng sức khi bú.
Tài liệu tham khảo
1. “Hướng dẫn chẩn đoán và điều trị bệnh trẻ em” – Bệnh viện Nhi Trung Ương cập nhật 2018.
2. Mr Gregor Walker – Neonatal Surgical Consultant RHC; Margaret Reeves – Nurse Specialist (2023) Oesophageal atresia and tracheo-oesophageal fistula Oesophageal atresia and tracheo-oesophageal fistula (scot.nhs.uk)
3. Amulya K Saxena, MD, PhD, DSc, FRCS (2023) Esophageal Atresia With or Without Tracheoesophageal Fistula Treatment & Management Update Apr 10 2023 https://emedicine.medscape.com/article/935858-treatment?form=fpf
Bùi Thị Thanh Hương – ĐDT Khoa ĐTTC Ngoại khoa
Nguyễn Thị Châm – ĐD khoa Dị ứng – Miễn dịch – Khớp






