Ghép tạng là phương pháp điều trị phẫu thuật thay thế cơ quan bệnh bằng cơ quan tương ứng của người khác. Đây được coi là biện pháp điều trị cuối cùng, mang lại sự sống cho các bệnh suy chức năng tạng giai đoạn cuối, không còn khả năng điều trị bảo tồn như suy thận mạn, một số bệnh gan mạn tính, bệnh chuyển hóa, cũng như các bệnh lý ác tính. Các cơ quan có thể thay thế, cấy ghép có thể kể đến: tim, thận, gan, phổi, ruột, tụy và tủy xương.
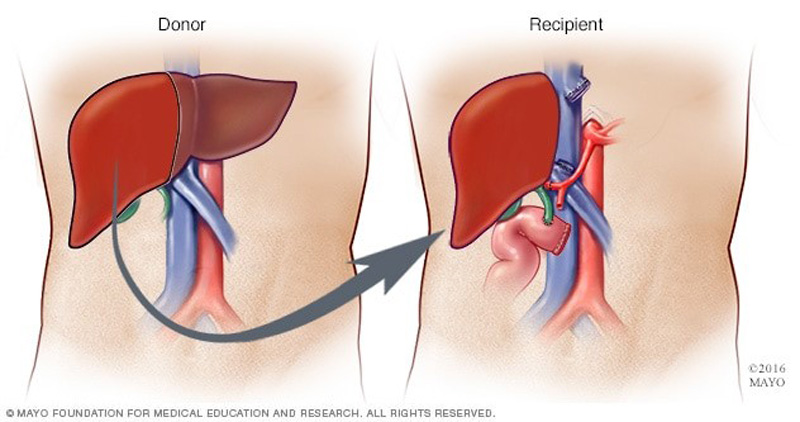
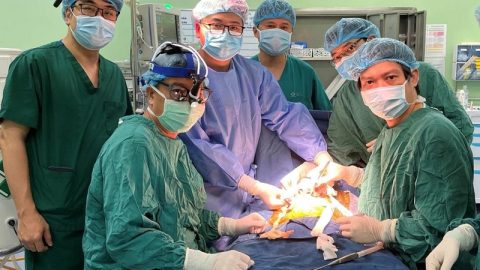
Hình 1: Ghép gan
Trên đối tượng bệnh nhân trẻ em, ghép thận được thực hiện rất có hiệu quả trên những bệnh nhân suy thận giai đoạn cuối, những bất thường bẩm sinh của thận hoặc đường tiết niệu, hay xơ hóa cầu thận,… Tương tự như vậy rất nhiều các bệnh lý tại gan yêu cầu phải ghép gan như nhóm các bệnh lý gây xơ gan ứ mật (teo đường mật bẩm sinh, vàng da ứ mật tiến triển có tính chất gia đình (PFIC), Alagille, …), nhóm các bệnh lý chuyển hóa (bệnh Wilson, thiếu hụt alpha 1 antitrypsin, rối loạn chuyển hóa acid mật,…), các bệnh lý gây suy gan cấp (ngộ độc paracetamol, ngộ độc thực phẩm,…), các u nguyên phát tại gan (u nguyên bào gan, ung thư thế bào gan,…),…
Mặc dù kết quả điều trị đem lại là tối ưu, có thể cứu sống bệnh nhân giai đoạn cuối, nhưng phẫu thuật ghép tạng là một trong các phẫu thuật phức tạp nhất của lĩnh vực ngoại khoa. Phẫu thuật ghép cơ quan bộ phận cơ thể người đòi hỏi phẫu thuật viên phải có kĩ năng tổng hợp trong các chuyên ngành phẫu thuật tiêu hóa, phẫu thuật tiết niệu, phẫu thuật gan mật tụy, phẫu thuật mạch máu,… cũng như phải làm chủ được các tai biến biến chứng trong và sau mổ. Ghép tạng cũng là sự hiệp đồng sức mạnh của rất nhiều các chuyên khoa: chuyên khoa ngoại, tiết niệu, thận học, gan mật, tiêu hóa, ung bướu, chẩn đoán hình ảnh, tim mạch, gây mê hồi sức, huyết học, tâm lý, phục hồi chức năng,…
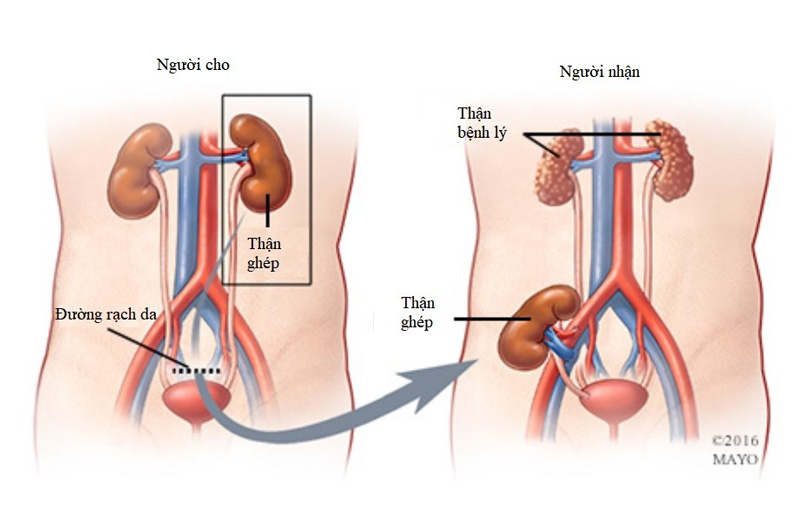
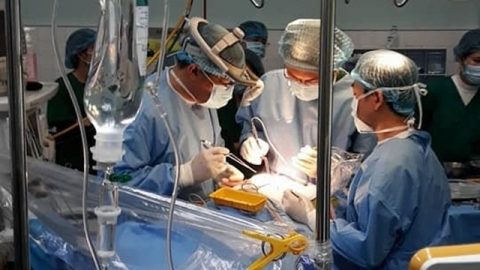
Hình 2: Ghép thận
Ghép tạng có thể có nhiều hình thức, tùy theo nguồn gốc gan ghép mà chia ra làm hai hình thức chính đó là Ghép tạng từ người cho chết não và Ghép tạng từ người cho sống. Vì nhiều lí do, trong đó có các vấn đề về tín ngưỡng, phong tục tập quán mà nguồn tạng ghép từ người cho chết não ở Việt Nam nói riêng và các nước Á Đông nói riêng còn tương đối hạn chế. Chính vì thế ghép tạng từ người cho sống rất đang được ưu tiên áp dụng, phương pháp này đặc biệt phù hợp với bệnh nhân nhận tạng là trẻ em, khi mà chỉ cần một phần cơ quan không quá lớn từ chính người thân trong gia đình mình.
Ghép tạng cho trẻ em đặc biệt khó khăn hơn ghép gan cho người lớn. Thứ nhất, các cấu trúc giải phẫu của trẻ em nhỏ và khó thao tác, việc kết nối các mạch máu, ống dẫn trở nên khó khăn, đòi hỏi thao tác tỉ mỉ, tinh tế. Thứ hai, trẻ nhỏ với bệnh lý mạn tính kéo dài, suy dinh dưỡng, suy tạng, sức đề kháng suy giảm, dễ nhiễm trùng, xuất huyết, trong phẫu thuật một lượng máu nhỏ mất đi cũng có thể gây hậu quả lớn. Hơn nữa, trình trạng toàn thân suy kiệt, bệnh lý bẩm sinh mạn tính, đòi hỏi sự chăm sóc trước, trong và sau mổ hết sức quan trọng, có ý nghĩa sống còn. Tuy khó khăn như vậy, nhưng thành quả đạt được hoàn toàn xứng đáng, trẻ có thể khỏi bệnh hoàn toàn với tiên lượng sống tốt hơn người lớn. Bệnh nhi có thể trở lại với cuộc sống như một trẻ với những sinh hoạt bình thường.
Bệnh viện Nhi Trung ương là một trong các bệnh viện Nhi đầu tiên tiến hành ghép thận cho trẻ em từ rất sớm. Cho đến thời điểm hiện tại, các bác sĩ bệnh viện Nhi trung ương đã hoàn toàn làm chủ kĩ thuật ghép thận Quy trình tuyển chọn bệnh nhân, tuyển chọn người cho tạng, quy trình chăm sóc điều trị trước trong và sau mổ đã được hoàn thiện và đi vào hoạt động thường quy. Các bác sĩ cũng đã áp dụng các kĩ thuật tiên tiến trong phẫu thuật như lấy thận ghép qua nội soi.
Chương trình ghép gan của bệnh viện Nhi Trung ương đã được triển khai từ rất sớm. Bệnh viện Nhi Trung ương cũng là cơ sở thứ hai trên toàn quốc tiến hành ca ghép gan từ người cho sống vào năm 2005, sự kiện đặc biệt khi đó đã thu hút được sự chú ý của toàn ngành y tế và truyền thông. Ca ghép thành công đã mở ra một trang sử mới cho chuyên ngành ghép tạng trẻ em, đem lại hi vọng sống cho hàng ngàn trẻ em mắc các bệnh lý nan y mà trước đây không thể chữa khỏi.
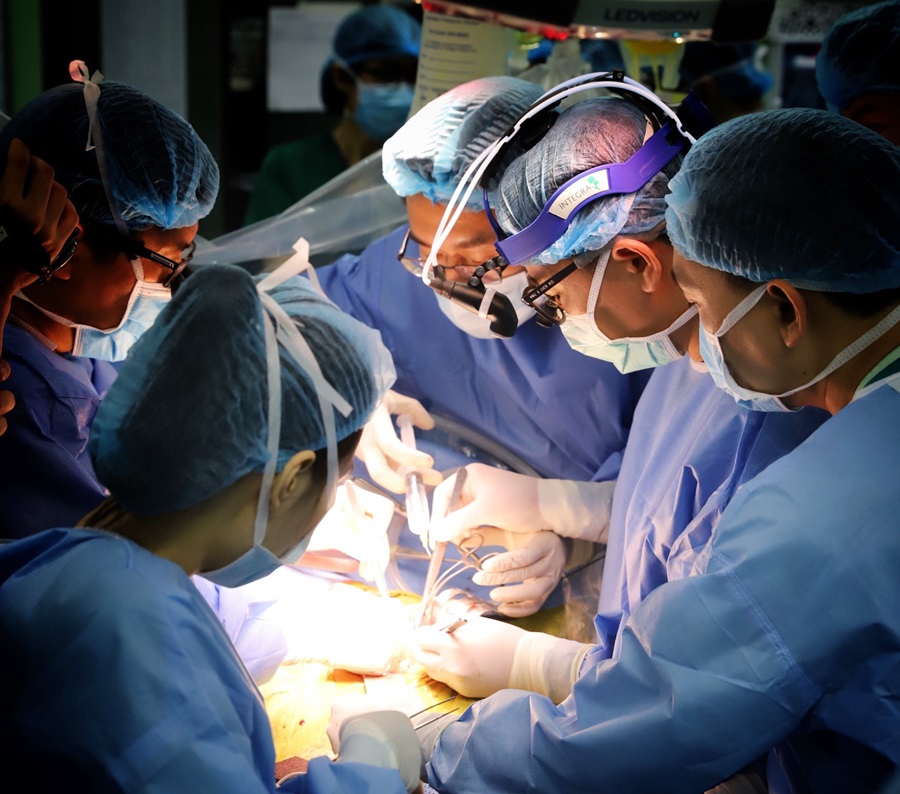
Hình 3: Một ca ghép gan tại Bệnh viện Nhi Trung ương
Xác định ghép tạng là một mũi nhọn về kĩ thuật cần phải được hoàn thiện và làm chủ, Ban Giám đốc Bệnh viện Nhi trung ương đã rất quan tâm, chỉ đạo trực tiếp và đầu tư về nhân lực, trang thiết bị và cơ sở vật chất, đảm bảo cho chương trình Ghép tạng có được điều kiện tốt nhất để phát triển. Hệ thống phòng mổ hiện đại, đa phương tiện như phòng OR1, phòng áp lực âm đã được đầu tư và đưa vào hoạt động từ năm 2018. Cùng với đó là các trang thiết bị hiện đại phục vụ phẫu thuật như: dàn máy phẫu thuật nội soi 3D, hệ thống vi phẫu hiển vi điện tử, dao CUSA, dao siêu âm, máy cắt nối tự động, clip tự động,… Các phẫu thuật viên có được những điều kiện tốt nhất để làm việc phục vụ bệnh nhân.
Về cận lâm sàng, hệ thống chụp cắt lớp vi tính 128 đến 256 dãy, chụp cộng hưởng từ 1,5 Tesla, hệ thống chụp mạch – can thiệp mạch, hệ thống siêu âm Doppler, hệ thống xét nghiệm thế hệ mới,… đều được đầu tư và ứng dụng không chỉ cho bệnh nhân ghép tạng mà còn phục vụ công tác khám chữa bệnh hàng ngày của bệnh viện, nâng cao chất lượng khám chữa bệnh, phục vụ nhân dân. Về nguồn nhân lực, các bác sĩ, kĩ thuật viên đã được cử đi đào tạo trong nước cũng như ngoài nước, thường xuyên sinh hoạt khoa học để cập nhật kiến thức chuyên môn, nâng cao năng lực điều trị. Có thể nói, song song với sự phát triển của kĩ thuật ghép tạng, chính là quá trình hoàn thiện đến mức tối đa rất nhiều chuyên ngành khác: tiết niệu, thận học, gan mật, tiêu hóa, ngoại khoa, gây mê hồi sức, chẩn đoán hình ảnh, huyết học, miễn dịch, giải phẫu bệnh,… Người bệnh từ khắp mọi miền Tổ quốc chính là đối tượng được hưởng lợi lớn nhất trước nỗ lực này của bệnh viện Nhi Trung ương.
Trong 15 năm từ 2005 – 2021, Bệnh viện đã tiến hành 20 cặp ghép gan, và hơn 40 cặp ghép thận thành công. Hầu hết trong số này là các bệnh lý suy gan, suy thận mạn tính, giai đoạn cuối, đe dọa đến tính mạng nếu không được điều trị kịp thời. Các ca ghép đều thành công, kéo dài sự sống cho các bệnh nhi tưởng chừng không còn hy vọng.






![[Thông báo] Mời đơn vị thẩm định giá tài sản làm cơ sở xác định giá khởi điểm quyền khai thác tài sản công](https://benhviennhitrunguong.gov.vn/wp-content/uploads/2025/07/ANH-DAI-DIEN-366-x-236_v2-150x150.png)



