Thalassemia (hay còn gọi là bệnh tan máu bẩm sinh) là bệnh máu di truyền bẩm sinh phổ biến trên Thế giới và Việt Nam. Thalassemia đã và đang gây ra hậu quả nghiêm trọng đến giống nòi, gây ra hệ lụy cho đời sống của người bệnh và cộng đồng. Tuy nhiên, bệnh có thể phòng tránh được khi có hiểu biết đầy đủ về bệnh và có biện pháp phòng tránh ngay từ hôm nay.
Bé gái N.Q (7 tuổi, ở Thanh Hoá) được chẩn đoán mắc bệnh Thalassemia thể nặng. Bố bé cho biết, ngay sau khi sinh tại một bệnh viện huyện, N.Q bị vàng da. Tại đây bé được các bác sĩ tiến hành xét nghiệm máu và được chẩn đoán thiếu máu. Một tháng sau sinh N.Q ngày càng xanh xao, nhợt nhạt, gia đình quyết định đưa bé đến Bệnh viện Nhi Trung ương để thăm khám và phát hiện bé mắc bệnh Thalassemia.
Từ đó đến nay, cứ đều đặn hàng tháng vào đúng ngày hẹn, bố mẹ N.Q lại thay nhau bắt xe khách đưa con đến Bệnh viện Nhi Trung ương để truyền máu và thải sắt định kỳ, nếu không bé sẽ gặp các biến chứng như: mắc bệnh về gan, tim, lách to…, mặt mũi biến dạng. Để chữa khỏi bệnh, N.Q cần được ghép tế bào gốc.
Thalassemia là bệnh gì?
TS.BS Nguyễn Thị Mai Hương – Trưởng khoa Huyết học lâm sàng – Bệnh viện Nhi Trung ương cho biết, Thalassemia (hay còn gọi là bệnh tan máu bẩm sinh) là một nhóm bệnh huyết sắc tố gây thiếu máu, tan máu di truyền. Mỗi thể bệnh là do bất thường tổng hợp một loại chuỗi globin; Có hai thể bệnh chính là alpha Thalassemia và beta Thalassemia; ngoài ra có các thể phối hợp với các bệnh huyết sắc tố khác như HbE/ Thalassemia.
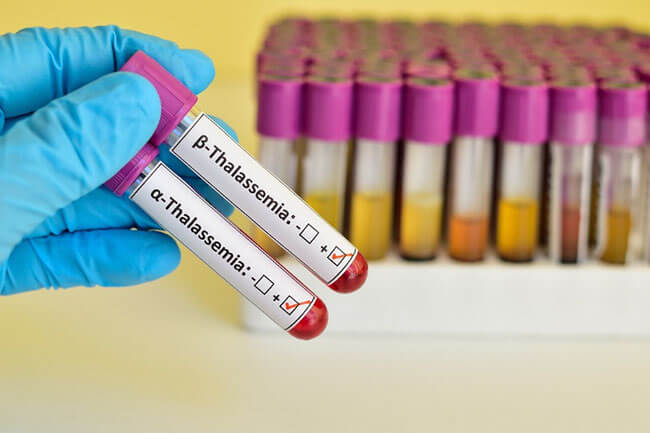
Thalassemia có 2 thể bệnh chính là Alpha-Thalassemia và Beta-Thalassemia.
Bệnh Thalassemia di truyền như thế nào?
Theo TS.BS Nguyễn Thị Mai Hương, bệnh tan máu bẩm sinh (Thalassemia) là bệnh di truyền lặn trên nhiễm sắc thể thường. Do vậy tỷ lệ nam và nữ bị bệnh như nhau. Khi cả vợ và chồng cùng mang gen bệnh Thalassemia thì mỗi lần sinh có 25% nguy cơ con bị bệnh, 50% khả năng con mang một gen bệnh và 25% khả năng con bình thường.
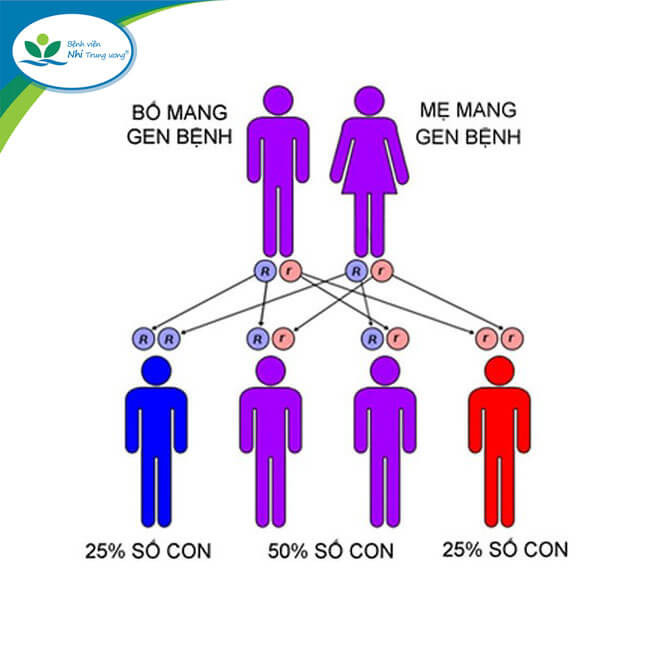
Gen bệnh Thalassemia di truyền từ cha mẹ sang con.
Bệnh có hai biểu hiện nổi bật là thiếu máu và ứ sắt trong cơ thể. Người bệnh mức độ nặng nếu không điều trị kịp thời sẽ gây ra các biến chứng nặng như: biến dạng xương mặt (trán dô, mũi tẹt), suy tuyến nội tiết, chậm phát triển, suy gan, xơ gan, suy tim…thậm chí có nguy cơ tử vong. Người bệnh Thalassemia phải định kỳ truyền máu (khối hồng cầu), thải sắt và điều trị biến chứng tại các bệnh viện.
Bệnh tan máu bẩm sinh (Thalassemia) được thế giới phát hiện và nghiên cứu từ năm 1925. Tại Việt Nam, bệnh được các nhà khoa học nghiên cứu từ năm 1960.
Trên thế giới bệnh tan máu bẩm sinh ảnh hưởng đến khoảng 300 triệu người, với khoảng 500.000 người mắc bệnh ở thể nặng. Ở nước ta hiện nay, có khoảng trên 13 triệu người mang gen bệnh tan máu bẩm sinh, tương đương 13% dân số và có trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh Thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai. Tỷ lệ người dân mang gen bệnh tan máu bẩm sinh ở vùng miền núi, đặc biệt là ở các đồng bào dân tộc thiểu số cao, một trong những nguyên nhân chính là do kết hôn cận huyết.
“Tại Bệnh viện Nhi Trung ương hiện có khoảng 600 bệnh nhân Thalassemia đang được quản lý, theo dõi, điều trị và hàng năm có khoảng 100 bệnh nhân được chẩn đoán mới” – TS.BS Nguyễn Thị Mai Hương cho biết thêm.
Nguyên nhân gây bệnh Thalassemia và dấu hiệu nhận biết
Theo TS.BS Nguyễn Thị Mai Hương, ở bệnh nhân Thalassemia, do hồng cầu vỡ sớm hơn bình thường dẫn đến tình trạng thiếu máu, do đó biểu hiện chính của bệnh là thiếu máu. Tùy theo mức độ của bệnh, biểu hiện thiếu máu ở các mức độ khác nhau. Với mức độ nhẹ, có thể chỉ được phát hiện khi người bệnh có kèm theo các bệnh lý khác như có thai, bị sốt… Với mức độ trung bình, các triệu chứng thường xuất hiện khi trẻ được 4- 6 tuổi. Với mức độ nặng, trẻ thường xuất hiện triệu chứng trước 2 tuổi, với biểu hiện da xanh, chậm lớn…
Người bệnh thể nặng và trung bình sẽ phải truyền máu định kỳ, thải sắt và điều trị biến chứng suốt đời tại bệnh viện. Phương pháp duy nhất có thể chữa khỏi bệnh là ghép tế bào gốc.
Bệnh viện Nhi Trung ương là cơ sở Y tế đầu ngành về Nhi khoa trong cả nước, việc phát triển và ứng dụng phương pháp ghép tế bào gốc (ghép tuỷ) đã được thực hiện rất sớm. Từ năm 2007 cho đến nay Bệnh viện đã tiến hành điều trị/hỗ trợ điều trị bằng ghép tế bào gốc tạo máu thành công cho 19 bệnh nhi mắc bệnh Thalassemia và rất nhiều bệnh nhân thuộc nhiều nhóm bệnh khác. Bệnh viện Nhi Trung ương cũng là cơ sở đầu tiên trong cả nước thực hiện ghép tế bào gốc tạo máu nửa thuận hợp, mở ra cơ hội được cứu sống cho những bệnh nhân không tìm được người cho phù hợp – TS.BS Nguyễn Thị Mai Hương cho hay.
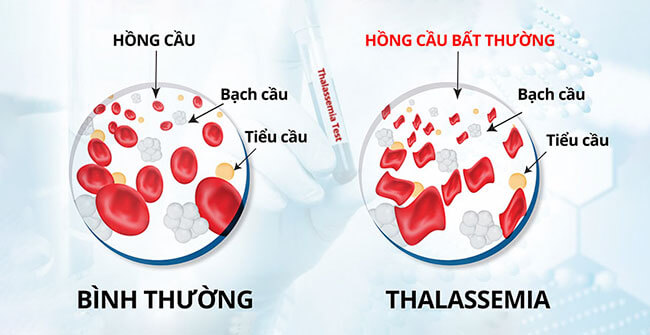
Bệnh nhân Thalassemia, do hồng cầu vỡ sớm hơn bình thường dẫn đến tình trạng thiếu máu.
Phòng bệnh Thalassemia và điều trị
Theo TS.BS NguyễnThị Mai Hương, hiện nay có rất nhiều người mang gen bệnh nhưng không biết mình mang gen. Do đó, tỷ lệ hai người cùng mang gen bệnh Thalassemia kết hôn với nhau ngày càng cao, điều này đã và đang ảnh hưởng xấu tới chất lượng dân số và sự phát triển giống nòi; đồng thời gây ra những hậu quả nghiêm trọng, là gánh nặng cả về vật chất và tinh thần cho những gia đình có con em mắc bệnh và toàn xã hội. Chính vì vậy, việc phòng ngừa tiến tới đẩy lùi bệnh tan máu bẩm sinh Thalassemia là hết sức cần thiết. Các biện pháp phòng tránh bệnh tan máu bẩm sinh bao gồm:
- Các bạn trẻ và những người trong độ tuổi sinh đẻ nên chủ động xét nghiệm, tầm soát bệnh càng sớm càng tốt.
- Người mang gen bệnh cần được tư vấn và quản lý nguồn gen để tránh sinh ra con bị bệnh thể nặng.
- Các cặp đôi cùng mang gen đã kết hôn cần được tư vấn trước khi mang thai và thực hiện các biện pháp chẩn đoán trước sinh phù hợp. Nếu người vợ đã mang thai cần sàng lọc trước sinh trong những tháng đầu nhằm phát hiện gen bệnh có thể có ở thai nhi và tư vấn, đình chỉ nếu phát hiện thai nhi bị bệnh tan máu bẩm sinh (Thalassemia) mức độ nặng…
TS.BS Nguyễn Thị Mai Huơng cũng lưu ý, đối với bệnh nhân mức độ nặng và trung bình cần:
- Truyền máu định kỳ và dùng thuốc thải sắt suốt cuộc đời.
- Đến khám và điều trị đúng hẹn.
- Khám lại ngay khi có dấu hiệu bất thường như: mệt nhiều, đau tim, khó thở, sốt cao, phù…
Mong rằng với sự chung tay góp sức của nhiều Ban ngành, sự chủ động của mỗi người dân, trong tương lai không xa, chúng ta có thể kiểm soát được nguồn gen bệnh Thalassemia góp phần cải thiện chất lượng sống cho người bệnh và nâng cao chất lượng dân số tại Việt Nam.
Vy Hiếu – Phòng Thông tin điện tử
Ảnh: Phạm Thao, Lê Hiếu




