Ngày 19/3 vừa qua, Bệnh viện Nhi Trung ương đã làm thủ tục ra viện cho bé gái A.N (9 tuổi, ở TP Hồ Chí Minh) sau khi được ghép thận thành công. Bé A.N cùng gia đình đã có gần 1 năm gắn bó với Bệnh viện từ những ngày đầu phải lọc máu vì suy thận mạn giai đoạn cuối. Trải qua quá trình điều trị, tìm kiếm thận hiến phù hợp, đến nay, trẻ đã được “hồi sinh” cuộc đời mới với sức khỏe ổn định, các chức năng thận trở về bình thường.
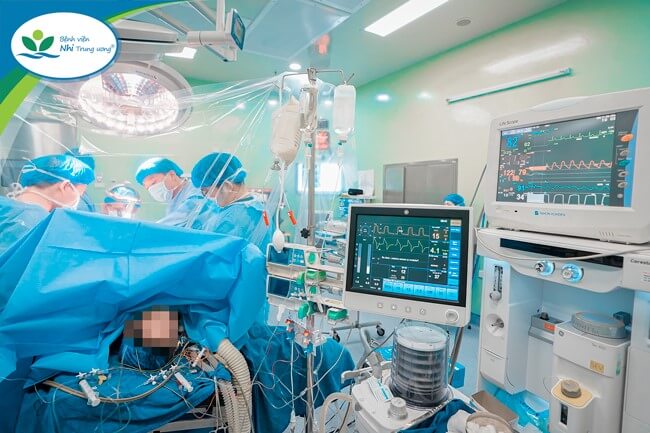
Trường hợp của A.N là ca ghép thứ 62 được Bệnh viện thực hiện thành công
Gần 1 năm chuẩn bị
Bệnh nhi A.N đã 9 tuổi nhưng chỉ nặng 22kg, cao 1m24, thấp bé hơn nhiều so với các bạn cùng trang lứa. Cách đây 1 năm, trẻ được chẩn đoán mắc bệnh suy thận mạn giai đoạn cuối, kèm theo tăng huyết áp, suy tim, phải lọc máu chu kỳ 3 lần/tuần tại Khoa Thận và Lọc máu – Bệnh viện Nhi Trung ương.
Việc chạy thận nhân tạo hay lọc màng bụng, lọc máu có thể giúp trẻ duy trì sự sống, nhưng chất lượng cuộc sống của trẻ rất thấp, kèm theo nhiều nguy cơ đe dọa tính mạng như tăng huyết áp, suy tim. Vì vậy, ghép thận được xem là phương pháp duy nhất để có thể giúp trẻ duy trì chất lượng cuộc sống và sự phát triển thể chất như trẻ bình thường. Chứng kiến sự đau đớn đang hàng ngày, hàng giờ mà cô con gái bé bỏng phải chịu đựng, bố mẹ A.N đã quyết định đặt trọn niềm tin vào đội ngũ y bác sĩ của Bệnh viện Nhi Trung ương, tuân thủ phác đồ điều trị và chờ ngày con được ghép thận.

Trước khi ghép, bệnh nhi phải lọc máu chu kỳ 3 lần/tuần tại Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương
“A.N phải mất gần 1 năm mới đủ điều kiện sức khỏe, các chỉ số ổn định, chức năng tim mạch, nội tiết trong giới hạn cho phép để có thể ghép thận. Cách đây 3 tháng, bệnh nhi nhiễm sán, vì thế, chúng tôi đã phải phối hợp với các bác sĩ Trung tâm Bệnh nhiệt đới đưa ra phác đồ điều trị tốt nhất, nhằm đảm bảo an toàn cho trẻ sau khi ghép dùng thuốc ức chế miễn dịch. Đặc biệt, trước khi ghép, bệnh nhi được Trung tâm Nội tiết – Chuyển hóa – Di truyền và Liệu pháp phân tử phân tích kết quả xét nghiệm gen kết hợp đối chiếu với kết quả lâm sàng, nhằm loại trừ các nguyên nhân suy thận do dột biến gen, giúp quyết định ghép thận của các bác sĩ được thực hiện chính xác hơn và có tiên lượng tốt hơn. Bên cạnh đó, mọi yếu tố từ chiều cao, cân nặng, các chỉ số xét nghiệm máu, tiêm phòng ngừa bệnh truyền nhiễm, các xét nghiệm sàng lọc người cho thận, hồ sơ pháp lý,…cũng được chuẩn bị đầy đủ trước khi ghép.” – ThS.BS Trương Thùy Linh – Khoa Thận và Lọc máu chia sẻ.

ThS.BS Trương Thùy Linh – Khoa Thận và Lọc máu đang thăm khám cho bệnh nhi
5 giờ đồng hồ phẫu thuật và nụ cười đã nở trên môi bệnh nhi cùng gia đình
Ngày 27/2, A.N được hội chẩn bệnh viện dưới sự chủ trì của TS.BS Cao Việt Tùng – Phó Giám đốc Bệnh viện cùng sự chỉ đạo sát sao của Ban Giám đốc để đảm bảo các quy trình trước, trong và sau ghép được kiểm soát chặt chẽ nhất.
TS.BS Nguyễn Thu Hương – Trưởng Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương cho biết: “Về mặt kỹ thuật, công tác ghép thận tại Bệnh viện Nhi Trung ương đã trở thành thường quy nhiều năm qua. Tuy nhiên, yếu tố quan trọng để một ca ghép thận thành công là sự phối hợp nhịp nhàng của tất cả các chuyên khoa trong Bệnh viện như: Ngoại Tiết niệu, Tim mạch, Thận và Lọc máu, Gây mê hồi sức, Hồi sức ngoại, Nội tiết – Chuyển hóa – Di truyền, Chẩn đoán hình ảnh, Ngân hàng máu, Sinh hóa, Huyết học…”
Sáng ngày 11/3, hai cuộc mổ lấy thận và ghép thận được tiến hành song song, đảm bảo thận lấy ra phải được ghép kịp thời. Trải qua 5 giờ thực hiện, với mọi quy trình tỉ mỉ và chính xác, ca phẫu thuật ghép thận đã thành công, thận phải ngay sau khi được ghép hồng hào, tưới máu tốt và bắt đầu có nước tiểu.
ThS.BS Lê Anh Dũng – Trưởng khoa Ngoại Tiết niệu, Bệnh viện Nhi Trung ương, người trực tiếp tham gia kíp ghép thận cho bệnh nhi chia sẻ: “Đây là ca ghép thận thứ 62 thành công của chúng tôi tính từ năm 2004. Kể từ thời điểm đó, kỹ thuật ghép thận đã được các y bác sĩ của Bệnh viện hoàn toàn làm chủ. Tuy nhiên, mỗi ca bệnh sẽ có những đặc thù khác nhau, đối với bệnh nhi A.N lần này, khó khăn nhất khi ghép là tĩnh mạch của người cho chia sớm, nên khi nối tĩnh mạch thận của người cho vào người nhận sẽ bị quá dài. Vì vậy, chúng tôi phải cắt bớt và tạo hình lại 2 nhánh của tĩnh mạch thận trước khi nối lại và ghép cho trẻ.”
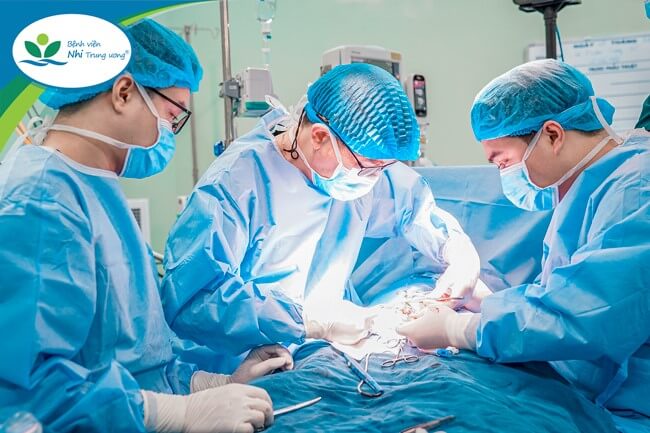
ThS.BS Lê Anh Dũng – Trưởng khoa Ngoại Tiết niệu, Bệnh viện Nhi Trung ương cùng ekip thực hiện ghép thận cho bệnh nhi
Sau khi ghép, trẻ được chuyển về Khoa Điều trị tích cực Ngoại khoa để tiếp tục hồi sức sau ghép. Nhờ kỹ thuật ghép thận được các bác sĩ thực hiện tốt, nên quá trình hồi sức bệnh nhi sau ghép cũng nhẹ nhàng và thuận lợi hơn rất nhiều so với trước đây. Giai đoạn ngay sau ghép thận, ngoài hỗ trợ các chức năng sống thường quy, kiểm soát và phòng chống nhiễm khuẩn, đảm bảo dinh dưỡng cho bệnh nhi, các bác sĩ cần lưu ý đến duy trì huyết áp tốt, đảm bảo tưới máu thận tối ưu, bù lại thể tích tuần hoàn, cân bằng nước điện giải do có tình trạng đa niệu ở giai đoạn đầu sau ghép và duy trì các thuốc chống thải ghép.

Bệnh nhi được TS.BS Đặng Ánh Dương – Trưởng khoa Điều trị tích cực Ngoại khoa chăm sóc và theo dõi sát sao các chỉ số sau ghép
Hiện tại, sau 7 ngày sau ghép thận, tình trạng bệnh nhi ổn định, tiểu tốt, các chỉ số sinh hóa về chức năng thận, nội tiết trở về giới hạn bình thường, huyết áp được kiểm soát, các vấn đề tim mạch cũng sẽ cải thiện dần khi sức khỏe của trẻ tiến triển. Ngày 19/3 vừa qua, trẻ được ra viện trong niềm hạnh phúc, phấn khởi của gia đình và các y bác sĩ.
Ghép thận tại Bệnh viện Nhi Trung ương đã trở thành thường quy nhiều năm qua, giúp những trẻ suy thận mạn giai đoạn cuối tưởng chừng như hết hy vọng vào sự sống, được tiếp tục cuộc đời còn dang dở. Đây không chỉ là niềm vui, khát khao của bệnh nhi mà cũng là mong mỏi của các y bác sĩ Bệnh viện. Chúng tôi cũng hy vọng rằng, nguồn thận hiến tặng sẽ không còn khan hiếm, để việc ghép thận cho trẻ em được tiến hành rộng rãi hơn, nối dài sự sống cho trẻ suy thận mạn giai đoạn cuối.
ThS.BS Trương Thùy Linh – Khoa Thận và Lọc máu
Phòng Thông tin điện tử – Viện ĐT&NCSKTE





