Pseudomonas aeruginosa là tác nhân gây bệnh gram âm phổ biến ở trẻ em đặc biệt hay gặp ở những bệnh nhân suy giảm miễn dịch, mắc bệnh mãn tính như xơ nang phổi, hoặc nằm viện kéo dài. Vi khuẩn này có khả năng kháng nhiều loại kháng sinh do cơ chế kháng tự nhiên như giảm tính thấm màng ngoài tế bào, bơm tống thuốc đồng thời cũng có thể phát sinh kháng thuốc mắc phải thông qua đột biến hoặc tiếp nhận gen kháng thuốc từ các chủng vi khuẩn khác.1
Pseudomonas đa kháng (Multidrug-resistant Pseudomonas – MDRP) được xác định khi vi khuẩn kháng với ít nhất một kháng sinh thuộc trên ba nhóm kháng sinh khác nhau (ví dụ như beta-lactam, aminoglycosid, fluoroquinolon). Ở trẻ em, điều trị MDRP gặp nhiều thách thức do sự hạn chế trong lựa chọn kháng sinh, độc tính của thuốc và sự khác biệt về dược động học so với người lớn.
1. Đặc điểm nhiễm trùng Pseudomonas aeruginosa ở trẻ em
- Các vị trí nhiễm trùng phổ biến: Nhiễm trùng phổi đặc biệt ở bệnh nhân xơ nang phổi, nhiễm trùng máu, nhiễm trùng mô mềm, nhiễm trùng đường tiết niệu, hay viêm tai giữa ác tính.
- Yếu tố nguy cơ: Nằm viện kéo dài, sử dụng kháng sinh phổ rộng trước đó, đặt ống thông hoặc thở máy, suy giảm miễn dịch, và các bệnh lý nền như xơ nang phổi.
- Tiên lượng: MDRP có nguy cơ tử vong cao, thời gian điều trị kéo dài, và tăng chi phí điều trị.4
2. Cơ chế đề kháng kháng sinh
Pseudomonas aeruginosa có thể kháng nhiều loại kháng sinh, bao gồm aminoglycosides, quinolones và β-lactams. Cơ chế đề kháng kháng sinh của Pseudomonas aeruginosa bao gồm giảm tính thấm màng ngoài tế bào, tăng tổng hợp bơm tống thuốc và sinh enzyme phân hủy kháng sinh. Hình 1 minh họa các cơ chế đề kháng kháng sinh của vi khuẩn Pseudomonas aeruginosa.1
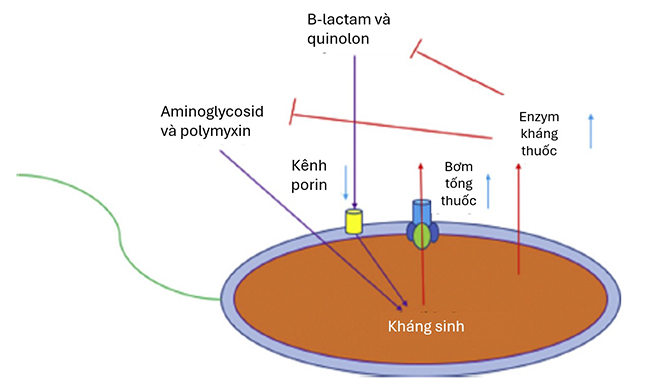
Hình 1. Một số cơ chế đề kháng của Pseudomonas aeruginosa
a) Giảm tính thấm màng ngoài tế bào
Màng ngoài của vi khuẩn Gram âm nói chung và P. aeruginosa nói riêng hoạt động như một hàng rào chọn lọc ngăn kháng sinh xâm nhâp vào bên trong. Tính thấm màng ngoài của P. aeruginosa cực kỳ hạn chế và thấp hơn khoảng 12 đến 100 lần so với E. coli. Do đó khả năng thấm của kháng sinh vào trong tế bào để phát huy tác dụng diệt vi khuẩn trở nên khó khăn hơn rất nhiều đối với Pseudomonas aeruginosa.1
b) Bơm tống thuốc
Đã xác định có ít nhất 12 loại bơm tống thuốc của Pseudomonas aeruginosa. Bốn trong số đó là MexAB-OprM, MexCD-OprJ, MexEF-OprN và MexXY-OprM gây ra tình trạng kháng thuốc. MexAB-OprM có khả năng đẩy β-lactam và quinolon . MexCD-OprJ có khả năng đẩy β-lactam. MexEF-OprN có khả năng đẩy quinolon, trong khi MexXY-OprM đẩy aminoglycosid. Tình trạng biểu hiện quá mức của nhiều bơm tống thuốc đã được ghi nhận trên một số chủng lâm sàng của P. aeruginosa và gây gia tăng tình trạng kháng kháng sinh của vi khuẩn.1
c) Tạo ra các enzyme bất hoạt kháng sinh
Việc tổng hợp các enzyme có khả năng bất hoạt kháng sinh là một trong những cơ chế chính gây đề kháng ở vi khuẩn. Nhiều loại kháng sinh có liên kết amid hay este trong cấu trúc phân tử sẽ dễ bị thủy phân bởi các loại enzyme tiết bởi P. aeruginosa như β-lactamase hay enzyme phân hủy aminoglycoside.1
P. aeruginosa sở hữu gen AmpC cảm ứng, mã hóa cho sinh tổng hợp enzyme β-lactamase. Enzyme này có khả năng phá vỡ liên kết amide của vòng β-lactam làm bất hoạt các kháng sinh β-lactam. Một số chủng P. aeruginosa có khả năng sinh β-lactamase phổ rộng (ESBL) với khả năng đề kháng cao với nhiều các loại kháng sinh β-lactam như penicillin, cephalosporin và aztreonam. Giải pháp phổi hợp kháng sinh với các chất ức chế β-lactamase như clavulanate, sulbactam và tazobactam giúp lấy lại phổ tác dụng trên một số chủng kháng thuốc và cải thiện đáng kể hiệu quả của β-lactam. Nhiều loại thuộc đã được phát triển sử dụng trong thực hành điều trị.1
Ba loại enzyme biến đổi aminoglycoside đã được phát hiện trong vi khuẩn gồm có aminoglycoside phosphotransferase (APH), aminoglycoside acetyltransferase (AAC) và aminoglycoside nucleotidyltransferase (ANT). APH của Pseudomonas aeruginosa có khả năng chuyển một nhóm phosphoryl đến vị trí 3′-hydroxyl của kháng sinh aminoglycosid như kanamycin, neomycin và streptomycin, từ đó làm bất hoạt các loại kháng sinh này. AAC của P. aeruginosa có thể chuyên một nhóm acetyl sang nhóm amino ở vị trí 3′ và 6′ trong phân tử kháng sinh aminoglycosid gây bất hoạt gentamicin, tobramycin, netilmicin, kanamycin và amikacin. Khả năng kháng gentamicin, amikacin và tobramycin cũng có thể liên quan đến ANT của P. aeruginosa với khả năng chuyển một nhóm adenylyl sang nhóm amino hoặc hydroxyl của các aminoglycosid này.1
3. Khuyến cáo sử dụng kháng sinh cho nhiễm khuẩn Pseudomonas đa kháng
Khi kháng sinh đồ của P. aeruginosa nhạy cảm với các tác nhân β-lactam truyền thống (piperacillin-tazobactam, ceftazidime, cefepime, aztreonam), fluoroquinolone (ciprofloxacin, levofloxacin) hoặc carbapenem, ưu tiên lựa chọn kháng sinh β-lactam hoặc fluoroquinolone thay vì carbapenem để lựa chọn carbapenem cho các bệnh nhiễm trùng kháng thuốc trong tương lai. Một cách tiếp cận khác là sử dụng tác nhân β-lactam mới hơn ví dụ, ceftolozane-tazobactam, ceftazidime-avibactam, imipenem-cilastatin-relebactam.2
Pseudomonas aeruginosa khó điều trị (DTR-PA) được định nghĩa là P. aeruginosa không còn nhạy cảm với các kháng sinh sau: piperacillin-tazobactam, ceftazidime, cefepime, aztreonam, meropenem, imipenem-cilastatin, ciprofloxacin và levofloxacin.
3.1. Khuyến cáo của IDSA
Dưới đây tóm tắt khuyến cáo của IDSA (hiệp hội bệnh truyền nhiễm Hoa Kỳ) năm 2024 trong lựa chọn điều trị nhiễm khuẩn do DTR-PA:
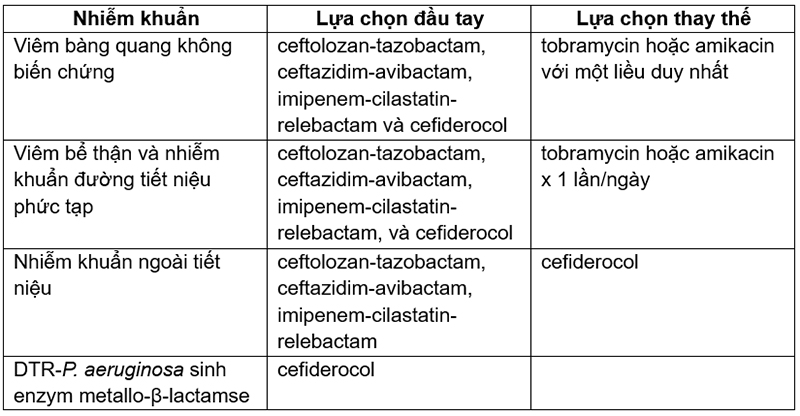
IDSA không khuyến cáo phối hợp kháng sinh trong điều trị nhiễm khuẩn do DTR-P. aeruginosa nếu vi khuẩn vẫn được xác định còn nhạy cảm với ceftolozan-tazobactam, ceftazidim-avibactam, imipenem-cilastatin-relebactam hoặc cefiderocol.2
IDSA cũng không khuyến cáo sử dụng kháng sinh đường khí dung trong điều trị nhiễm khuẩn đường hô hấp do DTR-P. aeruginosa.2
3.2. Khuyến cáo của ESCMID
ESCMID (Hiệp hội bệnh truyền nhiễm và vi sinh lâm sàng châu Âu) năm 2022 cũng đưa ra các khuyến cáo tương tự IDSA cho nhiễm khuẩn do Pseudomonas aeruginosa. Ngoài ra, ESCMID còn đưa thêm một số khuyến cáo như sau
Ở những bệnh nhân bị nhiễm trùng nặng do CRPA (Pseudomonas aeruginosa kháng carbapenem) khó điều trị, đề xuất sử dụng ceftolozane-tazobactam nếu nhạy cảm trên kháng sinh đồ. Hiện tại chưa có đủ bằng chứng về imipenem-relebactam, cefiderocol và ceftazidime-avibactam.3
Khi điều trị nhiễm trùng nặng do CRPA (Pseudomonas aeruginosa kháng carbapenem) bằng polymyxin, aminoglycoside hoặc fosfomycin, đề xuất phối hợp hai kháng sinh nhạy cảm trên kháng sinh đồ. Đối với những bệnh nhân bị nhiễm trùng CRPA không nghiêm trọng, khi xem xét đến việc quản lý kháng sinh, ưu tiên sử dụng một loại kháng sinh đơn độc.3
4. Kết luận
Điều trị Pseudomonas aeruginosa đa kháng ở trẻ em cần phối hợp từ chẩn đoán chính xác, lựa chọn kháng sinh phù hợp đến quản lý nhiễm khuẩn và hỗ trợ toàn diện. Việc sử dụng kháng sinh cần dựa trên kháng sinh đồ, cân nhắc độc tính của thuốc và theo dõi chặt chẽ trong quá trình điều trị.
Tài liệu tham khảo
1. Zheng Panga, Renee Raudonisb, Bernard R. Glickc, Tong-Jun Lina,b,d, Zhenyu Chenga,b,, Antibiotic resistance in Pseudomonas aeruginosa: mechanisms and alternative therapeutic strategies
2. Pranita D. Tamma, Emily L. Heil, Julie Ann Justo, Amy J. Mathers, Michael J. Satlin, Robert A. Bonomo, Infectious Diseases Society of America Antimicrobial-Resistant Treatment Guidance: Gram-Negative Bacterial Infections. Infectious Diseases Society of America 2024; Version 4.0. Available at https://www.idsociety.org/practice-guideline/amr-guidance/. Accessed 10/06/2025.
3. Volume 28, Issue 4p521-547April 2022. European Society of Clinical Microbiology and Infectious Diseases (ESCMID) guidelines for the treatment of infections caused by multidrug-resistant Gram-negative bacilli (endorsed by European society of intensive care medicine).
4. Nikhil Sathe, Peter Beech, Larry Croft, Cenk Suphioglu, Arnab Kapat, Eugene Athan, Pseudomonas aeruginosa : Infections and novel approaches to treatment “Knowing the enemy ”the threat of Pseudomonas aeruginosa and exploring novel approaches to treatment
Biên tập: ThS.DS Nguyễn Nguyệt Minh, DS. Lê Thị Nguyệt Minh
Khoa Dược – Bệnh viện Nhi Trung ương