Bối cảnh và mục tiêu nghiên cứu
Nhiễm nấm máu (fBSI) là một trong những nguyên nhân hàng đầu gây tử vong ở bệnh nhân sau ghép gan. Tuy nhiên phác đồ dự phòng bằng thuốc chống nấm trong trường hợp này vẫn còn nhiều tranh cãi. Thực hành dự phòng kháng nấm trên trẻ em sau ghép gan thường được ngoại suy từ dữ liệu và bằng chứng trên người lớn. Trong khi đó bệnh nhân nhi có nhiều đặc điểm khác biệt so với bệnh nhân trưởng thành. Nghiên cứu này so sánh các chiến lược dự phòng kháng nấm khác nhau trên bệnh nhân nhi sau ghép gan từ đó tìm ra phác đồ dự phòng kháng nấm phù hợp nhất cho đối tượng bệnh nhân này.
Phương pháp nghiên cứu
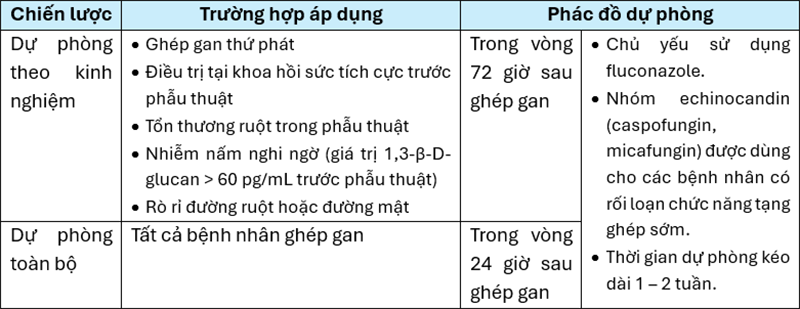
Nghiên cứu hồi cứu tiến hành với bệnh nhân nhi dưới 12 tuổi sau ghép gan tại một bệnh viện ở Trung Quốc trong khoảng thời gian 01/01/2020 – 30/4/2023. Loại trừ các bệnh nhân (i) tử vong trong vòng 72h sau ghép; (ii) dữ liệu phân tích không đầy đủ; (iii) nhiễm nấm trước khi ghép. Nghiên cứu có hai nhóm bệnh nhân nhi được phân theo chiến lược dự phòng kháng nấm. Từ tháng 01/2020 – 4/2021 các bệnh nhân được áp dụng chiến lược dự phòng theo kinh nghiệm. Từ tháng 5/2021 – 4/2023 được chuyển sang dự phòng toàn bộ mà ở đó tất cả các bệnh nhân đều được dự phòng kháng nấm. Các tiêu chuẩn áp dụng được thể hiện trong Bảng 1.
Bảng 1. Tiêu chuẩn áp dụng chiến lược dự phòng theo kinh nghiệm và dự phòng toàn bộ
Chỉ tiêu nghiên cứu:
- So sánh tỷ lệ fBSI giữa nhóm dự phòng theo kinh nghiệm và nhóm dự phòng toàn bộ.
- So sánh tỷ lệ sống sót giữa nhóm dự phòng theo kinh nghiệm và nhóm dự phòng toàn bộ; cũng như giữa nhóm có mắc fBSI và nhóm không mắc fBSI.
Kết quả nghiên cứu
Tổng cộng 604 bệnh nhân được đưa vào nghiên cứu (Hình 1).
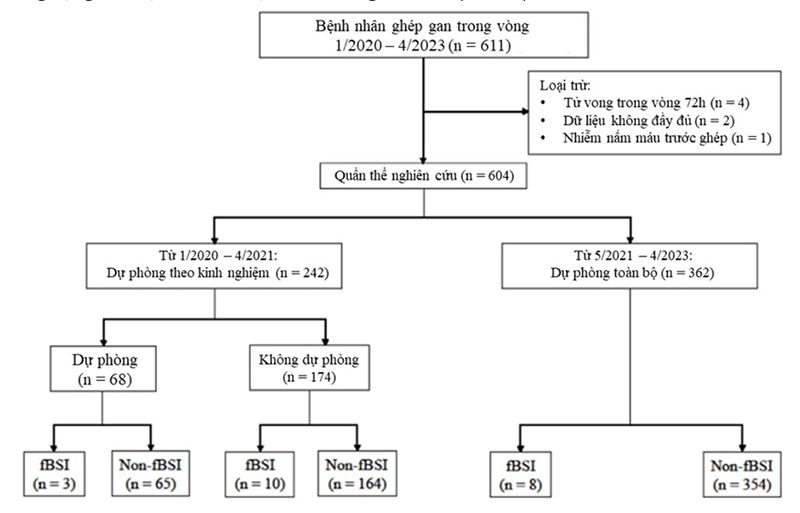
Hình 1. Lưu đồ bệnh nhân nhi trong nghiên cứu
Các đặc điểm nền của bệnh nhân ở hai nhóm nhìn chung không có nhiều khác biệt trừ tỷ lệ mổ Kasai trước đó (57,6% so với 73,0%) và lượng huyết tương được dùng trong cuộc mổ (trung vị 41,53 mL/kg so với 43,36 mL/kg) giữa nhóm dự phòng kinh nghiệm và dự phòng toàn bộ.
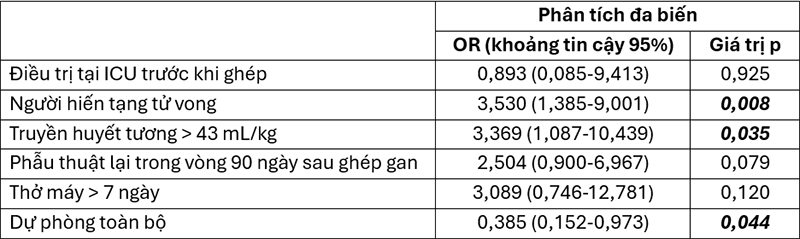
Kết quả phân tích đa biến hồi quy logistic cho thấy chiến lược dự phòng toàn bộ là một yếu tố tiên lượng nguy cơ fBSI thấp hơn. Bên cạnh đó, tạng hiến từ người cho tử vong và truyền huyết tương > 43mL/kg cũng là những yếu tố dự đoán nguy cơ fBSI cao hơn (Bảng 2).
Bảng 2. Phân tích đa biến hồi quy logistic về các yếu tố độc lập với fBSI
Trong 26,3 tháng theo dõi, các bệnh nhân được áp dụng dự phòng toàn bộ cho thấy tỷ lệ sống có xu hướng cải thiện hơn nhưng sự khác biệt không có ý nghĩa thống kê (p = 0,217). Bệnh nhân nhi có mắc fBSI cho thấy tiên lượng sống sót kém hơn có ý nghĩa so với trẻ không bị fBSI (p < 0,001) (Hình 2).

Hình 2. Phân tích tỷ lệ sống sót ở bệnh nhân nhi sau ghép với chiến lược dự phòng khác nhau (A) và tình trạng fBSI khác nhau (B)
Nghiên cứu còn tồn tại một số hạn chế: (i) nghiên cứu đơn trung tâm nên kết quả cần được kiểm chứng tại các trung tâm khác; (ii) hai nhóm trong nghiên cứu được đánh giá ở các giai đoạn khác nhau có thể có sự khác biệt trong khả năng chẩn đoán và điều trị; (iii) từ quan điểm kinh tế, nghiên cứu lựa chọn fluconazole là thuốc dự phòng chính. Mặc dù tình trạng fBSI ở bệnh nhân nhi sau ghép gan chủ yếu gây bởi Candida spp., việc xác định phác đồ nào hiệu quả hơn giữa voriconazole hay các echinocandin vẫn chưa rõ ràng.
Kết luận
Nghiên cứu cho thấy chiến lược dự phòng toàn bộ bệnh nhân (chủ yếu sử dụng fluconazole) có thể có hiệu quả trong phòng ngừa fBSI và cải thiện tỷ lệ sống sót ở bệnh nhân nhi sau ghép gan. Truyền huyết tương trong khi phẫu thuật và người hiến tạng tử vong là các yếu tố liên quan độc lập với fBSI, vì vậy các bệnh nhân nhi có các yếu tố này cần được quan tâm chú ý nhiều hơn ở giai đoạn sau ghép.
Biên tập: DS. Nguyễn Việt Anh
Khoa Dược – Bệnh viện Nhi Trung ương
Nguồn: International Journal of Infectious Diseases. 2024;143
DOI: 10.1016/j.ijid.2024.107003